妊娠期第一階段生化測試
游離-B絨毛膜促性腺激素
隨著妊娠時間超過10周,游離-B絨毛膜促性腺激素水平會逐漸下降。但患有「唐氏綜合症」的孕婦,游離-B絨毛膜促性腺激素的水平則會上升。若這測試是在第十至十四周單獨進行,在5%陽性篩查率下達到35%;若結合母齡計算,篩查率會高至45 %。
妊娠性血漿蛋白-A
妊娠性蛋白會隨著母齡增加而上升,但懷有唐氏胎兒的孕婦,妊娠性蛋白水平則會下降。在5%陽性篩查率下,妊娠性血漿蛋白-A測試「唐氏綜合症」之篩查率為40%;若結合母齡計算,篩查率則提高至50 %。
游離-B絨毛膜促性腺激素及妊娠性血漿蛋白-A
當兩種生化測試能加上母齡計算,陽性率為5% 時的篩查率可高達60%。
混合測試
[胎兒頸膜厚度測量、游離-B絨毛膜促性腺激素、妊娠相關血漿蛋白測試]
當三者混合進行,再結合母齡計算,陽性率為5% 時這混合測試篩查率可高至85-89%。相反,假陽性率為5% 時(即其中5%接受測試者有生長正常的嬰兒 ) 篩查率可達85%。
詳情請參閱妊娠期第二階段生化測試




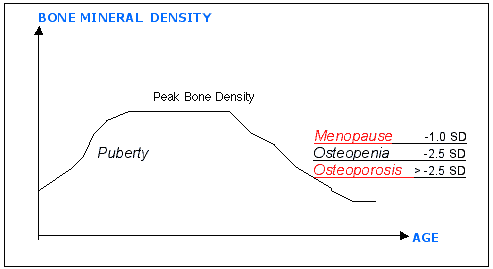
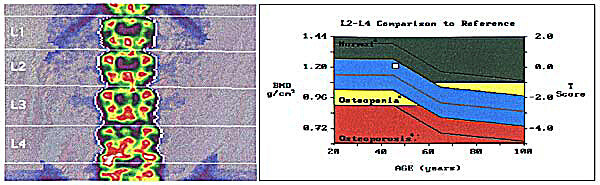
 代表對比於參考分數的骨質密度水平
代表對比於參考分數的骨質密度水平